Using elements of the stimulation perception in patients with stroke.
Abstrakt: Pacienti po mozkových cévních příhodách, dlouhodobě upoutáni na lůžku, neklidní a dezorientovaní, pacienti s těžkými změnami v oblasti hybnosti a komunikace, s Alzheimerovou chorobou, demencí, roztroušenou sklerózou jsou v rámci ošetřovatelské péče zapojováni personálem do procesu s jednotlivými prvky stimulace vnímání. Koncept stimulace propracoval profesor Dr. Andreas Fröhlich, do ošetřovatelské péče jej zavedla v 80. letech 20. století profesorka Christel Bienstein. Tento koncept je s úspěchem využíván u neklidných pacientů s cévní mozkovou příhodou, kteří jsou hospitalizováni na neurologickém oddělení.
Klíčová slova: cévní mozková příhody, stimulace vnímání,
Abstract: Patients with cerebral vascular events, long confined to bed, restless and disoriented, patients with severe changes in mobility and communication with Alzheimer's disease, dementia, multiple sclerosis is the nursing staff involved in the process of stimulation of individual elements of perception. The concept worked stimulation Professor Dr. Andreas Fröhlich, nursing care to be introduced in the 80 the 20th Professor Christel Bienstein century. This concept is successfully used for restless patients with stroke who are hospitalized at the neurological department.
Keywords: cerebrovascular events, stimulation of perception
Úvod
Příčinou neklidu u pacientů s cévní mozkovou příhodou (CMP) je nejen samotná lékařská diagnóza, ale i další podměty jako příklad pobyt v cizím prostředí (oddělení neurologie), cizí lidé (personál neurologického oddělení),věk pacienta, psychické změny - úzkost, strach, obava o život, chybné vnímání reality, poruchy paměti, řeči, spánku, neuspokojení potřeb pacienta. Projevy neklidu se často odrážejí v odmítání pacienta přijmout jakoukoliv pomoc a péči ze strany personálu - tekutiny, stravy, léků, nespolupráci při běžných úkonech (polohování, rehabilitace, hygiena). Sám si odstraňuje katétry, kanyly, sondy. Při nepozornosti personálu dochází k fyzickým útokům například chycení za vlasy, štípání, plivání. Pacient samovolně opouštění lůžko, což velmi často vede k pádům a následně i k úrazům pacienta. Úkolem celého ošetřovatelského týmu je vždy zajistit bezpečnost pacienta a snažit se získat potřebné informace od rodiny pacienta a okolí. Vždy preferujeme citlivý přístup k pacientovi a v žádném případě nebráníme v návštěvách těchto pacientů. Bezpečnost pacienta zajišťujeme vždy po domluvě s lékařem, a to převážně fixací horních končetin, dolních končetin, eventuálně přes hrudník, řádná fixace intravenózních kanyl či jiných vstupů. U těchto pacientů se nám osvědčilo využít stimulaci vnímání, která pacientům umožní znovu vnímat a cítit své tělo, naučí se komunikovat s okolím beze slov, pomůže jim při orientaci v prostoru a čase. Tato péče se odborně nazývá bazální stimulací a jejím cílem je pomoci pacientovi složité období hospitalizace co nejlépe zvládnout.
Chceme-li, aby se nám tato péče dařila, je nutné znát co nejvíce o osobě pacienta, o jeho zvycích, povaze, zájmech, o tom co má rád, ale i co hůře snáší. Pokud se využije daný koncept stimulace vnímání, je nutné, aby měl pacient kolem sebe známé věci, jako jsou toaletní potřeby, které je zvyklý používat (kartáček a pastu na zuby, ústní vodu, tělové mléko, holící potřeby, parfém), hodinky, budík, brýle, oblíbené předměty (fotografie, malby dětí, polštářek, ponožky, šátek), knihy, časopisy, rádio, přehrávače.
Stimulace vnímání
Autorem konceptu je profesor Dr. Andreas Fröhlich, speciální pedagog, který pracoval od roku 1970 v Rehabilitačním centru v Německu s dětmi, které se narodily s těžkými kombinovanými somatickými a intelektovými změnami. Do ošetřovatelské péče přenesla koncept bazální stimulace v 80. letech 20. století profesorka Christel Bienstein, zdravotní sestra. Pracovala mnoho let ve Vzdělávacím centru německého profesního svazu pro ošetřovatelská povolání v Essenu v Německu a také v oblasti intenzivní medicíny. Bazální stimulace je koncept, který podporuje v nejzákladnější (bazální) rovině lidské vnímání. Každý člověk vnímá pomocí smyslů, smyslových orgánů, které vznikají a vyvíjejí se již v embryonální fázi a mají od narození až do smrti nenahraditelný význam. Základními prvky konceptu bazální stimulace jsou pohyb, komunikace a vnímání a jejich úzké propojení. Cílenou stimulací uložených vzpomínek lze znovu aktivovat mozkovou činnost a tím podporovat vnímání, komunikaci a hybnost klientů.(Friedlová, 2007,s. 13).
Do prvků základní stimulace patří somatická, vestibulární, vibrační. Mezi nástavbovou stimulace zařazujeme optickou (zraková), auditivní (sluchová), taktilně-haptická (hmatová), olfaktorická (sluchová), orální(chuťová).(Friedlová,2007, s.24).
Dotek
Koncept bazální stimulace není doteková terapie a nelze ji s tímto pojmem zaměňovat. Koncept bazální stimulace ale pracuje s dotekem a klade velký důraz na kvalitu doteku. Dalším faktorem, který ovlivňuje kvalitu doteků, je počet rukou na pacientově těle.
Předpokladem kvalitního doteku je klid, způsob a význam kontaktu, vyvinutá síla a tlak, rytmus, při kterém jde o opakování, rytmus a sled. Dotek musí být provedený celou plochou dlaně a prstů, měli bychom udávat po celou dobu stejný tlak, nespěcháme, ale pracujeme klidně. V místnosti, ve které pracujeme, se snažíme eliminovat hluk a podněty, které by pacienta rozptylovali. Naše ruce by neměly být chladné. Nečekané a necílené doteky u pacientů se sníženým stupněm vnímání vyvolávají pocit nejistoty, strachu a mohou lekat. Proto bychom měli dát pacientovi vždy najevo, kdy začíná a kdy končí naše přítomnost u něho. Informaci mu můžeme poskytnout pomocí cíleného doteku, tzv. iniciálního doteku. Zvolíme si vhodné místo pro iniciální dotek, dle odebrané biografické anamnézy od příbuzných nebo nejbližších přátel. Zvolené místo pro iniciální dotek napíšeme na tabulku u pacientova lůžka a informujeme všechny, kteří s klientem pracují, aby respektovali a používali tento zvolený iniciální dotek.(Friedlová, 2007, s.72)
Somatická stimulace
Somatická stimulace umožňuje zprostředkovat pacientovi vjemy ze svého těla a stimulovat vnímání tělesného schématu a následně okolního světa. Imobilita a nečinnost například z důvodu úrazu, onemocnění či kombinovaného postižení, má za následek ztrátu vzpomínek na pohyb a změny vnímání tělesného schéma.
Zklidňující somatická stimulace (koupel)
Zklidňující koupel provádíme ve směru růstu chlupu a tím vytváříme u pacienta zklidnění, protože každý chlup je obklopen nervovou pletení. Ta reaguje na pohyb a předává tuto informaci do mozku, pacient se uvolní.
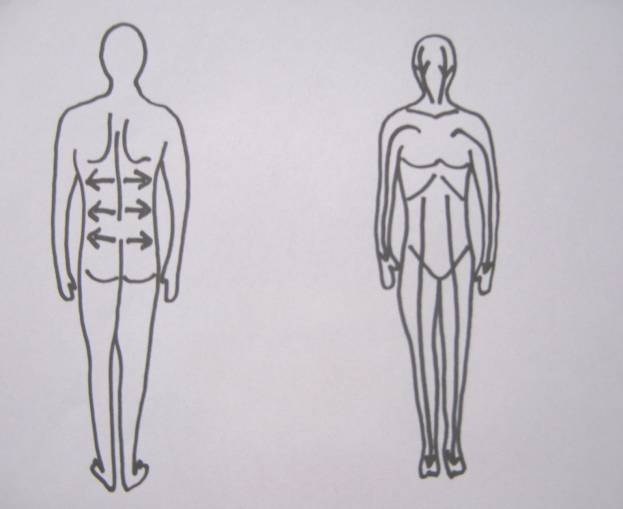 Obrázek 1 Postup zklidňující stimulace (Zdroj: Cetlová, 2010)
Obrázek 1 Postup zklidňující stimulace (Zdroj: Cetlová, 2010)
Povzbuzující somatická stimulace (koupel)
Povzbuzující koupel provádíme proti růstu chlupu a tím zvyšujeme u pacienta pozornost, svalový tonus, srdeční frekvenci a krevní tlak, také klientovu aktivitu.
Neaplikujeme jí u pacientů, kteří jsou dezorientovaní, neklidní, s čerstvým krvácením do mozku a zvýšeným intrakraniálním tlakem.
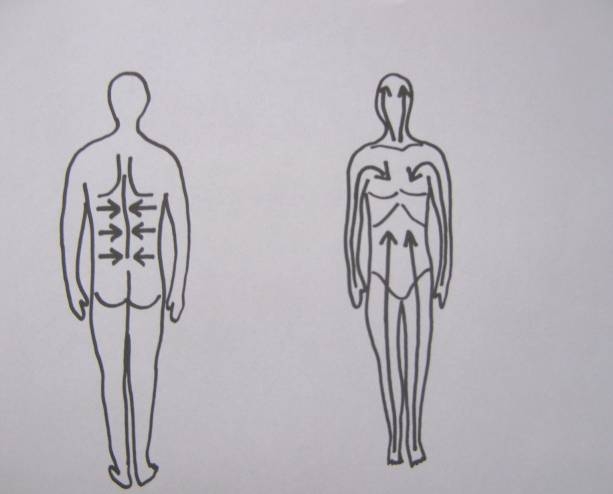 Obrázek 2 Postup povzbuzující stimulace (Zdroj: Cetlová, 2010)
Obrázek 2 Postup povzbuzující stimulace (Zdroj: Cetlová, 2010)
Polohování
Změna tělesné pozice podporuje dostatečný přísun podnětů, poskytuje somatickou a vestibulární stimulaci. Po půl hodině klidného ležení se mění vnímání vlastního těla, dochází ke ztrátě pocitu vlastních tělesných hranic. Pacient nemající dostatek podnětů může být zmatený, neklidný, přestává se orientovat a nekomunikuje. Při polohování se vždy ptáme pacienta, zda se cítí dobře, nemá bolest a zda mu tato zvolená poloha vyhovuje. Pokud není pacient schopen odpovědět, řídíme se dle biografické anamnézy, jakou polohu pacient rád zaujímal nebo v jaké poloze byl zvyklý usínat. Je využívána tzv. poloha mumie, která pomáhá pacientovi vnímat vjemy vlastního těla a cítit hranice svého těla. Používá se u pacientů neklidných, agresivních, zmatených, dlouhodobě upoutaných na lůžko. Před polohováním se může provést zklidňující koupel. Využívá se pomůcek- deky, ručníky, polštáře, prostěradla, polohovací pomůcky (váleček, had).
 Obrázek 3 Pomůcka k polohování (Zdroj: Cetlová, 2010)
Obrázek 3 Pomůcka k polohování (Zdroj: Cetlová, 2010)
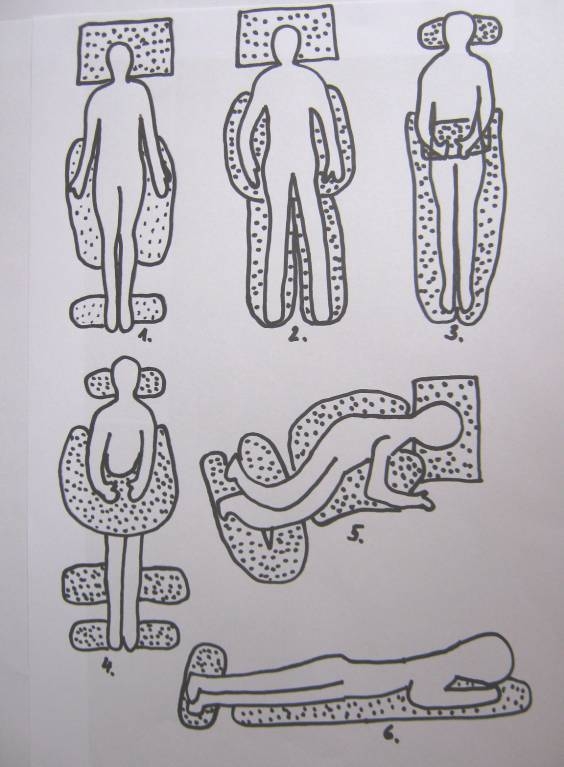 Obrázek 4 Postup při polohování pacientů (Zdroj: Cetlová, 2010)
Obrázek 4 Postup při polohování pacientů (Zdroj: Cetlová, 2010)
Kazuistika
70-letá pacientka byla ve večerních hodinách přivezena rychlou zdravotnickou službou (RZP) na neurologické oddělení s podezřením na CMP. Základní informace, které poskytla dcera posádce RZP - pacientka do dnešního odpoledne soběstačná, orientovaná - časem i místem, bez poruch hybnosti, občas má bolesti zad. Pacientka byla nalezena rodinou na podlaze v kuchyni, nekomunikující, nereagující na oslovení a s poruchou hybnosti pravostranných končetin. V tomto stavu byla personálem provedena základní ordinovaná vyšetření se stanoveným závěrem akutní CMP hemisferálně vlevo s pravostrannou těžkou hemiparesou a se smíšenou afasií a pravostrannou hemianopií.
Při objektivním hodnocení sestrou zaznamenána těžké pravostranné postižení končetin více pravá horní končetina (PHK), nekomunikující, vydávající pouze skřeky, nepolykající tekutiny ani stravu. Stav vědomí kolísavý, častá somnolence, neklidná, nespolupracující, negativistická, inkontinence moči, později i stolice. Od dcery byly ošetřující sestrou zjištěny následující informace: pacientka nekonfliktní, hovorná, ráda vyhledávala společnost druhých lidí. Ráda poslouchala rádio, četla. Důležité upozornění od dcery, že pacientka velmi těžko snáší hospitalizace v nemocničním zařízení. Pro těžké postižení pravostranných končetin byla pacientka odkázána na ošetřovatelský personál v péči o bio-psycho-sociální potřeby. Od počátku hospitalizace byl ale bohužel patrný neklid pacientky, byl negativistický postoj ke všemu, co jsme kolem ní dělali. Pro afasii byl navíc slovní kontakt nemožný, což jistě bylo velmi stresující. Při jakékoliv manipulaci s pacientkou docházelo k štípání personálu, občas i k plivání.
Pro těžké postižení pravé poloviny těla nedokázala pacientka opouštět lůžko, čímž se do jisté míry minimalizovalo riziko možného poranění v důsledku pádu. Pro opakované vytržení periferní kanyly byla nutná fixace levé horní končetiny (LHK), což vedlo k dalšímu neklidu a negativnímu postoji. Pro narůstající neklid pacientky byla naordinována ošetřujícím lékařem neuroleptika pro zklidnění. Bylo patrné, že je zcela nutné získat pacientku pro spolupráci jak při léčbě, tak při běžných činnostech a snažit se využít všech získaných poznatků o pacientce. Prioritou bylo zapojení rodiny, v tomto případě dcery, do procesu péče. Dcera velmi ochotně spolupracovala, pravidelně matku navštěvovala, četla jí denní tisk, prováděla, dle předchozí edukace personálem, masáže postižených končetin. Přinášela ji z domu oblíbené věci jako například polštář, ponožky, vařila jí oblíbený šípkový čaj, který jsme podávaly po malých dávkách do dutiny ústní.
Pokud byla dcera přítomna, mohli jsme i přes možné riziko vytržení kanyly či katetru odstranit fixaci LHK. Veškeré věci, které rodina pacientky přinesla, jsme vždy umisťovali do zorného pole (obrázky od vnoučat, fotografie, polštářek). Na dolní končetiny jsme jí nasazovali její ponožky. Veškeré výkony jsme se pacientce snažili vysvětlovat. Zhruba 16. den hospitalizace se nám podařilo zvládat počáteční neklid a negativismus a to i za výrazné pomoci dcery pacientky.
Závěr
Stimulace vnímání u pacientů s cévní mozkovou příhodou pomáhá ošetřujícímu personálu v uspokojování jeho tělesných, psychických i sociálních potřeb. Pomáhá také aktivně zapojovat rodiny a nejbližší přátele pacientů do léčebné a ošetřovatelské péče.
Autori: PhDr. Lada Cetlová, PhD., Bc. Lada Nováková
Seznam bibliografických odkazů
[1] FRIEDLOVÁ, K., 2007. Bazální stimulace v základní ošetřovatelské péči. 1 vyd. Praha, Grada, 2007, 31. s. ISBN 978-80-247-1314-4.













